Как болит сердце и что делать при боли в груди

Как болит сердце и что делать при боли в груди
Боль в груди всегда повод остановиться и оценить состояние. Текст помогает отличить опасные симптомы, понять, когда нужна скорая, а когда можно планово идти к врачу, и собрать описание боли так, чтобы не упустить важное. Он не заменяет консультацию специалиста, а помогает не терять время при риске для сердца.
Как понять, что болит сердце

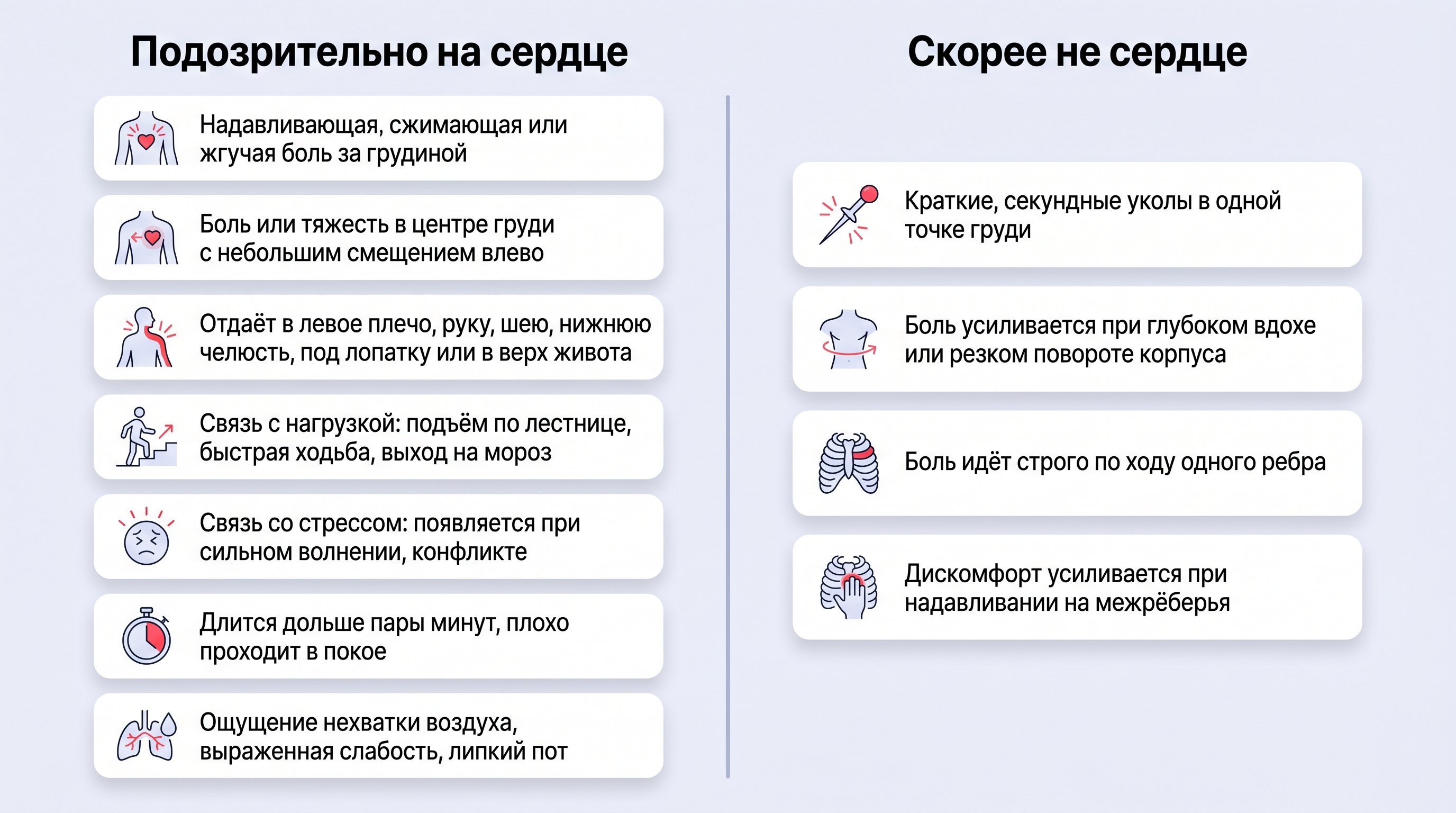
Сердечная боль чаще ощущается в центре грудной клетки или чуть левее, как давление, сжатие или жжение изнутри. Может отдавать в левое плечо, руку, под лопатку, в шею, нижнюю челюсть или верх живота. Это не всегда сильная боль — иногда тяжесть и «кирпич» внутри.
За такими симптомами могут стоять разные диагнозы: инфаркт миокарда, стабильная стенокардия (когда дискомфорт появляется при нагрузке и проходит в покое), миокардит (воспаление сердечной мышцы, часто после инфекции), перикардит (воспаление «сумки» вокруг сердца, иногда с усилением неприятных ощущений при вдохе и наклоне вперед).
Сердечная боль нередко связана с усилием или стрессом и уменьшается в покое. Важные для настороженности сценарии:
- подъем по лестнице на несколько этажей — появляется сжатие в центре или слева, тяжело идти, приходится остановиться, через несколько минут отдыха отпускает;
- выход на мороз или сильный ветер — на фоне холода и быстрой ходьбы давит или жжет за грудиной, становится легче, когда заходите в теплое помещение и садитесь;
- сильное волнение или конфликт — в груди ощущение стеснения, которое постепенно уходит, когда вы успокаиваетесь.
Секундные уколы в одной точке, особенно при неловком движении или глубоком вдохе, реже связаны именно с сердцем. Больше внимания требуют ощущения, которые держатся дольше пары минут, плохо проходят в покое, сопровождаются ощущением нехватки воздуха, выраженной слабостью, липким потом. Давящее или жгучее чувство за грудиной, усиливающееся при ходьбе или эмоциональном напряжении, стоит рассматривать как потенциально сердечное и не затягивать с обращением.
Где чаще всего болит при проблемах с сердцем
При болезнях сердца дискомфорт обычно идет из центра, из‑за грудины, а не из «точки слева под соском». Сердце расположено ближе к середине, поэтому симптомы описывают как внутреннюю полосу или тяжесть в середине грудной клетки с небольшим смещением влево.
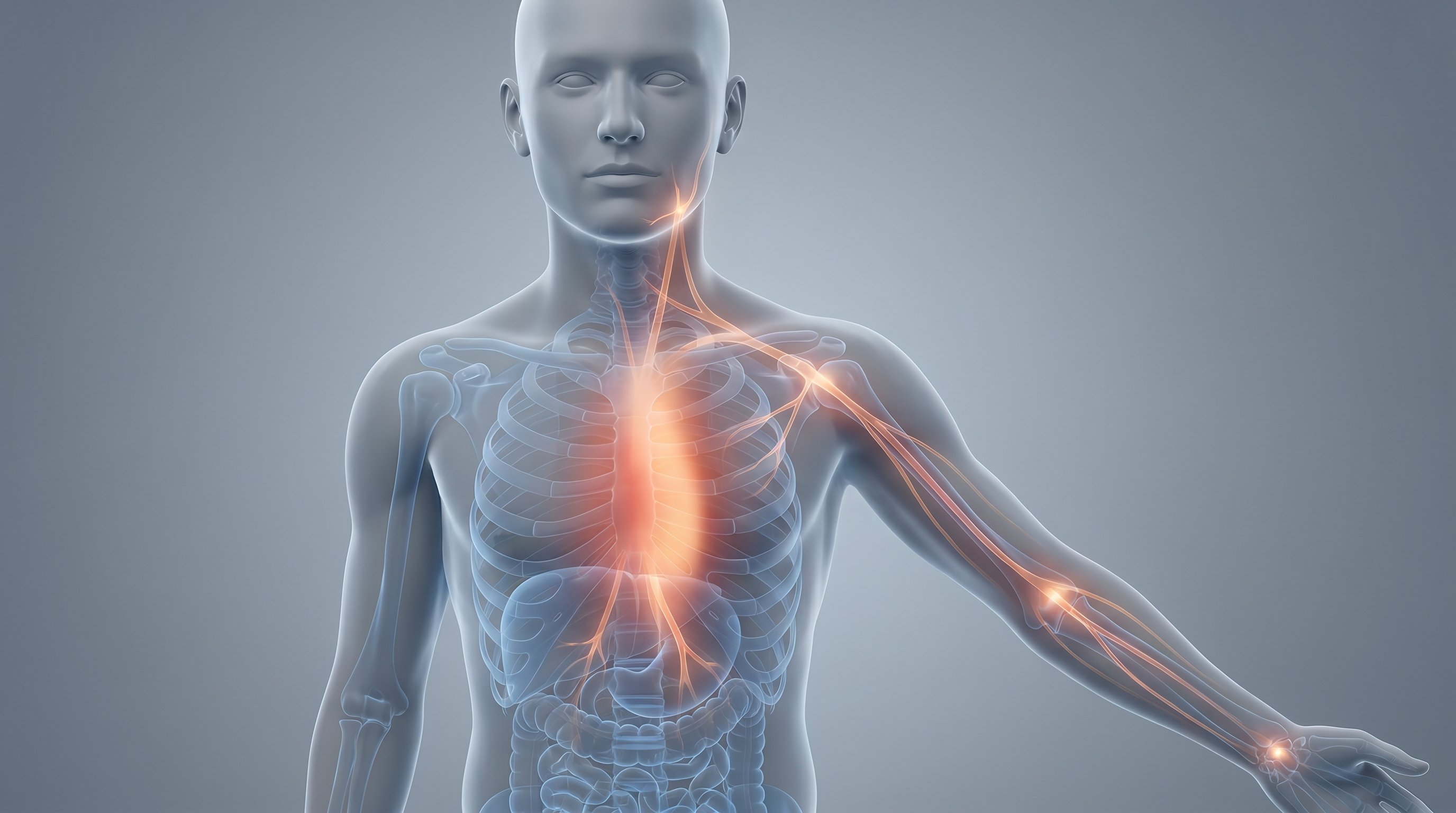
Ощущения могут «путешествовать»:
- в левое плечо и руку до кисти;
- под левую лопатку или между лопатками;
- в шею, нижнюю челюсть, иногда верхние зубы;
- в верхнюю часть живота («камень в желудке»).
Если попытаться нарисовать карту, подозрительной зоной будет центр и левая половина грудной клетки плюс «лучи», идущие к шее, левой руке, под лопатку и в верх живота. Напротив, дискомфорт, который идет строго по ходу ребер, усиливается при надавливании на межреберья или резком повороте корпуса, чаще связан с мышцами и нервами, а не с самим сердцем.
Как ощущается сердечная боль
Чаще всего: давит, стягивает, жжет, появляется тяжесть, становится трудно вдохнуть глубоко. Многие описывают это как тяжелую плиту на груди или крепко прижимающую руку. Интенсивность может быть от умеренной до очень сильной, но ощущение сжатия и нехватки воздуха делает такие эпизоды особенно неприятными.
Короткие колющие «прострелы» на секунды, явно зависящие от положения тела или вдоха, реже связаны со стенокардией или инфарктом. Сердечная боль обычно длится не менее нескольких минут, нередко появляется или усиливается при физической нагрузке или сильных эмоциях и мало меняется от наклонов, поворотов корпуса или смены позы.
Полезный шаг: мысленно зафиксировать три вещи — когда начались ощущения (в покое, при ходьбе, на морозе, после стресса), как именно они ощущаются (давит, жжет, сжимает или колет) и сколько минут держится каждый эпизод. Если получается схема «давит или жжет в центре или слева, есть связь с нагрузкой или волнением и состояние не успокаивается несколько минут» — такую боль стоит считать подозрительной и не откладывать обращение за медицинской помощью.
Как отличить сердечную боль от невралгии и желудка
Боль в груди может идти как от сердца, так и от нервов между ребрами, мышц, желудка, пищевода или легких. Без врача точно разобраться нельзя, но по ряду признаков можно оценить, где риск для сердца выше.
Если боль усиливается при вдохе, наклоне, повороте корпуса или нажатии на определенное место, чаще это невралгия или мышцы. Если жжет и «поднимается» после еды, в положении лежа, вместе с изжогой и кислым привкусом, вероятнее желудок и пищевод. Боль, не зависящая от дыхания и движения, связанная с нагрузкой или стрессом, давящая и продолжающаяся не менее нескольких минут, больше говорит о сердце.
Есть и отдельная группа — легочные причины: при плеврите или пневмонии боль обычно колющая, усиливается при глубоком вдохе и кашле, может сочетаться с температурой и одышкой. При тромбоэмболии легочной артерии боль резкая, с внезапной одышкой.
Рабочее правило: если боль меняется от вдоха, поворота или еды, вероятность чисто сердечной причины ниже, но не нулевая. При сомнениях, особенно если добавляются одышка, слабость, холодный пот или тошнота, эпизод лучше считать потенциально сердечным и не откладывать помощь.
Невралгия и мышечная боль
При межреберной невралгии боль обычно резкая, колющая или «стреляющая», идет по ходу ребра и усиливается при повороте, наклоне, кашле или глубоком вдохе. Человек старается меньше двигаться, чтобы не спровоцировать «прострел».
Мышечная боль чаще ноющая или тянущая, локализуется в одной зоне и воспроизводится при нагрузке на конкретную мышцу. Если при нажатии между ребрами или на болезненную точку дискомфорт резко усиливается, вероятнее невралгия или мышцы. При сердечной проблеме боль глубже и так резко от легкого нажатия обычно не меняется.
Что сделать сейчас: избегать резких движений и тяжестей, принять положение, при котором боль слабее. При повторяющихся эпизодах или нарушении сна все равно нужен осмотр врача, чтобы не пропустить другую причину.
Боль из‑за желудка и изжоги
Проблемы желудка и пищевода часто дают жжение и боль за грудиной, похожие на сердечные. Обычно они возникают после еды, особенно плотной или жирной, усиливаются лежа или при наклоне и сопровождаются кислой отрыжкой или привкусом.
Чаще всего такая боль:
- усиливается после алкоголя, кофе, шоколада, острой и жареной пищи;
- слабеет, если приподнять изголовье, сесть или сделать глоток воды;
- ощущается как жжение по ходу пищевода, а не тяжелое сжатие груди.
Опасно, когда привычная «изжога» внезапно становится намного сильнее, появляется без связи с едой, не проходит, а к жжению добавляются одышка, липкий пот, слабость или тошнота. Тогда нужно думать о сердце и действовать как при подозрении на инфаркт, а не ждать, что все само пройдет.
Таблица отличий боли в груди
Сравнить основные варианты удобно по нескольким параметрам.
- Характер боли
Сердце: давит, сжимает, жжет, ощущается глубоко в груди.
Невралгия/мышцы: колет, режет, «стреляет» или тянет в одной зоне, можно указать пальцем.
ЖКТ: жжет или печет за грудиной, чувство «идущего вверх» огня или кислоты. - Связь с движением и дыханием
Сердце: мало зависит от вдоха и поворотов корпуса.
Невралгия/мышцы: резко усиливается при вдохе, кашле, наклонах, поворотах, при нажатии.
ЖКТ: движения почти не влияют, важнее положение лежа/наклон и переполненный желудок. - Связь с едой
Сердце: чаще связано с нагрузкой или стрессом, а не с приемом пищи.
Невралгия/мышцы: с едой не связана.
ЖКТ: возникает или усиливается после еды, особенно поздней и тяжелой, а также после алкоголя. - Длительность
Сердце: длится не менее нескольких минут, может возвращаться при нагрузке.
Невралгия/мышцы: фоном беспокоит часами или днями, с «прострелами» при движении.
ЖКТ: жжение держится от минут до часов и связано с приемами пищи. - Дополнительные симптомы
Сердце: возможны одышка, слабость, холодный пот, нехватка воздуха, тошнота.
Невралгия/мышцы: ограничение подвижности, болезненность при пальпации, без выраженной одышки.
ЖКТ: изжога, отрыжка, кислый вкус, тяжесть в верхней части живота.
Схема помогает сориентироваться, но не дает гарантии. Даже если боль похожа на невралгию или «обычную» изжогу, при сомнениях лучше исходить из безопасности: чем сильнее и необычнее ощущения и чем больше одышки, слабости, потливости или тошноты, тем важнее быстрее обсудить ситуацию с врачом или вызвать скорую.
Когда боль в груди опасна и нужна скорая
Есть состояния, при которых счет идет на минуты: инфаркт миокарда, массивная тромбоэмболия легочной артерии, расслоение аорты, спонтанная диссекция коронарной артерии и другие острые угрозы. В быту отличить их друг от друга сложно, да и не нужно: важнее вовремя распознать картину «мне реально плохо» и вызвать экстренную помощь.
Особенно внимательно к новым или резко изменившимся ощущениям в груди стоит относиться людям старшего возраста, с повышенным давлением, сахарным диабетом, лишним весом, высоким холестерином, а также курящим. У них инфаркт и другие тяжелые проблемы могут проявляться не классической сильной болью за грудиной, а общим резким ухудшением самочувствия.
Логика простая: если боль или дискомфорт непривычно сильные, длятся дольше привычных эпизодов, сопровождаются резким упадком сил или ощущением, что «организм сдался», — лучше вызвать скорую, чем ждать, что все само пройдет.
Красные флаги при боли в груди
Опасной считают ситуацию, когда ощущения в груди не отпускают и заметно сбивают с привычного ритма. Особенно если они держатся более 5–10 минут, усиливаются или повторяются волнами и не проходят в покое.
Тревожные признаки, при которых нужен вызов скорой:
- давящая, сжимающая или жгучая боль в центре груди или за грудиной, иногда с отдачей в левую руку, плечо, под лопатку, в шею или нижнюю челюсть;
- ощущение сильной стесненности, будто грудную клетку сжимают изнутри, трудно вдохнуть «полной грудью»;
- одышка в покое или при минимальном движении, чувство нехватки воздуха, вынужденное желание сесть или приподнять голову;
- холодный липкий пот, внезапная выраженная слабость, головокружение, потемнение в глазах или предобморочное состояние;
- тошнота или рвота на фоне боли или сильного давления за грудиной;
- ощущение, что с телом случилось что‑то очень не то, даже если трудно описать симптомы по пунктам;
- боль или жжение в груди вместе с резким изменением пульса или давления;
- внезапная очень сильная боль в груди или спине, иногда «разрывающего» характера, с резко начавшейся одышкой — возможный признак серьезной сосудистой катастрофы.
У пожилых людей, пациентов с диабетом и у части женщин инфаркт может проявляться в основном слабостью, одышкой, тошнотой, чувством давления в спине или челюсти без яркой боли в центре груди. Это тоже красные флаги: при такой картине лучше сразу вызвать скорую, а не ждать, пока станет совсем плохо.
Что делать прямо сейчас при опасных симптомах
При появлении хотя бы одного выраженного красного флага остановите любое движение. Сядьте с опорой на спинку или лягте, приподняв верхнюю часть тела, чтобы было легче дышать.
Сразу вызовите скорую помощь по номерам 103 или 112. Коротко опишите оператору, где и как ощущается боль, сколько минут она длится, есть ли одышка, слабость, пот, тошнота или головокружение. До приезда бригады обеспечьте доступ воздуха: откройте окно, расстегните тугую одежду, снимите шарф или галстук.
Если врач заранее назначал таблетки или спрей «на случай приступа», используйте их только в той схеме, которую он прописал, не добавляя «что‑нибудь еще» самостоятельно. Не садитесь за руль и не пытайтесь добраться до больницы своими силами, если есть выраженная боль или одышка: в сомнительной ситуации безопаснее дождаться бригады, чем рисковать по дороге.
Что можно сделать самому и как готовиться к врачу
Если в груди периодически болит, но нет симптомов из списка «скорой помощи», лучше не гадать, а собирать факты: как именно болит, когда и с чем связаны эпизоды. Это поможет врачу быстрее разобраться и снизит риск пропустить серьезную причину.
Имеет смысл вести дневник приступов и заранее продумать ответы на типичные вопросы. Врач на приеме осмотрит, измерит давление и пульс, оценит легкие, назначит ЭКГ и базовые анализы. Диагноз ставит специалист, задача пациента — дать максимально точное описание симптомов и не скрывать лекарства и привычки, влияющие на сердце.
Как вести дневник приступов боли
Записи помогают увидеть повторяющиеся сценарии: после нагрузки, стресса, по ночам или после еды. Лучше фиксировать эпизод в тот же день.
Удобный короткий чек‑лист:
- дата и время приступа;
- что делали перед началом (шли, поднимались по лестнице, лежали, ели, волновались);
- место боли (центр груди, слева, справа, под грудиной);
- характер ощущений (давит, жжет, колет, ноет, «стреляет»);
- длительность эпизода;
- что усиливает (движение, вдох, кашель, наклон, еда) и что облегчает (покой, изменение позы);
- сопутствующие симптомы: одышка, пот, тошнота, кашель, температура, перебои в сердце;
- давление и пульс, если удалось измерить.
Пример записи: «10.05, 19:30. Поднимался по лестнице на 4 этаж, в середине подъема появилось давление за грудиной с отдачей в левое плечо, около 3 минут, полегчало после остановки, была легкая одышка». Такой формат дает врачу больше информации, чем общая фраза «иногда побаливает».
Как описать боль врачу и какие вопросы будут
Чем конкретнее описание, тем меньше недопонимания. Подходят простые слова: «давит», «жжет», «сжимает», «колет», «тянет», «ноет», «стреляет», «жжет как изжога», «цепляет при вдохе».
На приеме обычно спрашивают:
- когда впервые появилась боль и как часто повторяется;
- в каких ситуациях возникает: при ходьбе, подъеме по лестнице, волнении, после еды, в покое или ночью;
- связана ли с движением корпуса, вдохом, кашлем;
- что помогает: остановка, смена положения, прием пищи;
- были ли раньше похожие эпизоды и как проходили;
- есть ли одышка, кашель, температура, сердцебиение, чувство «кома в горле», ощущение нереальности происходящего;
- какие лекарства постоянно принимаете и что пробовали при боли.
Усиление боли при глубоком вдохе, кашле и температуре чаще говорит о легочных или плевральных проблемах, а сочетание боли с сильной тревогой, комом в горле, дрожью и ощущением беды может напоминать паническую атаку, но это нужно обсудить с терапевтом или кардиологом. Чтобы не забыть важное, заранее записать ответы на эти вопросы и взять список на прием.
Какие обследования и лечение возможны
На первичном приеме врач осматривает, слушает сердце и легкие, измеряет давление и пульс, почти всегда назначает ЭКГ, при необходимости — анализы крови и другие исследования.
Если картина неясна, могут понадобиться эхокардиография, суточное мониторирование, нагрузочные тесты. Нормальное ЭКГ один раз не всегда исключает проблему, поэтому при сохранении жалоб его могут повторить или дополнить обследование.
Боль в груди может быть проявлением не только ишемической болезни, но и миокардита (чаще после инфекции с повышением температуры в прошлом) или перикардита (когда боль связана с положением тела и вдохом). Лечение зависит от причины: при ишемической болезни — подбор лекарств, работа с давлением, холестерином и другими факторами риска, при воспалении — терапия инфекции и контроль воспаления. Если боль связана с межреберной невралгией, позвоночником, желудком, кишечником или паническими атаками, подключают других специалистов, и набор препаратов другой. Не стоит самостоятельно начинать «сердечные» таблетки без диагноза — лучше дождаться рекомендаций врача и обсудить план действий.
Как снизить риск повторной боли в сердце
После острого эпизода или пугающих приступов задача простая: сделать так, чтобы подобные ситуации случались как можно реже и протекали мягче. На риск новых болевых эпизодов из‑за ишемии и других сердечных проблем сильнее всего влияют не разовые действия, а повседневные привычки и регулярные визиты к врачу.
Профилактика особенно критична, если уже есть болезни сердца, повышенное давление, сахарный диабет, лишний вес, высокий холестерин или вы курите. В этой группе даже небольшие изменения в образе жизни заметно снижают вероятность тяжелых событий и повторяющихся приступов.
Ежедневные привычки для сердца
Поведение каждый день — один из немногих факторов, который можно контролировать. Здесь важна не идеальность, а стабильность: лучше несколько реальных шагов, чем идеальный план на бумаге.
- Отказ от курения. Любая форма табака и вейпы перегружают сосуды и ускоряют образование атеросклеротических бляшек. Если самостоятельно бросить не получается, варианты поддержки подбираются вместе с врачом.
- Контроль давления. При гипертонии полезно регулярно измерять давление дома и записывать показатели. Это помогает врачу вовремя корректировать лечение и снижает риск приступов с давящей болью в груди.
- Умеренная активность. Ежедневные прогулки или другая посильная нагрузка по согласованию с врачом улучшают работу сердца и тренируют сосуды. Подходящий режим обычно подбирают так, чтобы движения не вызывали выраженного дискомфорта в груди и сильной одышки.
- Менее соленое и жирное питание. Ограничение соли, колбас, фастфуда и очень жирных блюд помогает держать под контролем давление, вес и холестерин, а значит — снижает риск повторных сердечных эпизодов.
- Контроль веса и сон. Постепенное снижение лишних килограммов и регулярный сон в течение примерно 7–8 часов в сутки уменьшают нагрузку на сердце и сосуды.
- Снижение стресса. Простые рабочие инструменты — прогулка, короткие паузы с ровным дыханием, разговор с близкими, хобби. Если тревога держит в постоянном напряжении и провоцирует новые приступы дискомфорта в груди, стоит обсудить это с врачом и при необходимости подключить психотерапевта.
Все эти шаги не дают гарантий, но реально снижают риск новых эпизодов боли, связанных с сердцем, и тяжелых осложнений. Лучше двигаться маленькими, но устойчивыми шагами.
Когда и к какому врачу идти планово
Если дискомфорт в груди уже случался, даже без явных «красных флагов», важно не ограничиваться только самонаблюдением. Плановый прием помогает оценить риски, скорректировать лечение и понять, какие специалисты еще нужны.
- Терапевт или кардиолог. Первый адрес при повторяющихся эпизодах. Врач оценит, насколько картина похожа на сердечную, назначит обследования и решит, нужно ли дообследование у других специалистов.
- Невролог или ортопед. Актуальны, если дискомфорт отчетливо связан с движением, позой, наклонами, поворотами и усиливается при надавливании на мышцы или межреберья.
- Терапевт/гастроэнтеролог. Нужны, когда неприятные ощущения чаще возникают после еды, на фоне изжоги и кислой отрыжки. Но даже при «типично желудочной» картине сердце хотя бы раз лучше проверить.
- Психотерапевт. Подключается после того, как соматические причины исключены, если сохраняются приступы страха, ощущение комка в горле, сердцебиения, поверхностного дыхания и давящих ощущений в груди на фоне тревоги.
Разумный шаг на ближайшее время: если непонятные эпизоды уже повторялись, запланировать визит хотя бы к терапевту и взять с собой список лекарств и короткие записи о приступах. Это ускорит разбор ситуации и поможет снизить риск новых неприятных повторов.